பக்கவாதம்

மூளையின் ஒரு பகுதிக்கு இரத்த ஓட்டம் நிறுத்தப்படும்போது பக்கவாதம் ஏற்படுகிறது. ஒரு பக்கவாதம் சில நேரங்களில் "மூளை தாக்குதல்" என்று அழைக்கப்படுகிறது.
சில வினாடிகளுக்கு மேல் இரத்த ஓட்டம் துண்டிக்கப்பட்டால், மூளைக்கு ஊட்டச்சத்துக்கள் மற்றும் ஆக்ஸிஜன் கிடைக்காது. மூளை செல்கள் இறக்கக்கூடும், இதனால் நீடித்த சேதம் ஏற்படும்.
மூளைக்குள் ஒரு இரத்த நாளம் வெடித்து, தலைக்குள் இரத்தப்போக்கு ஏற்பட்டால் பக்கவாதம் கூட ஏற்படலாம்.
பக்கவாதத்தில் இரண்டு முக்கிய வகைகள் உள்ளன:
- இஸ்கிமிக் பக்கவாதம்
- ரத்தக்கசிவு பக்கவாதம்
மூளைக்கு இரத்தத்தை வழங்கும் இரத்த நாளம் இரத்த உறைவால் தடுக்கப்படும்போது இஸ்கிமிக் பக்கவாதம் ஏற்படுகிறது.இது இரண்டு வழிகளில் நிகழலாம்:
- ஏற்கனவே மிகவும் குறுகியதாக இருக்கும் தமனியில் ஒரு உறைவு உருவாகலாம். இது த்ரோம்போடிக் ஸ்ட்ரோக் என்று அழைக்கப்படுகிறது.
- ஒரு உறைவு மூளையின் இரத்த நாளங்களில் அல்லது உடலின் வேறு ஏதேனும் ஒரு இடத்திலிருந்து உடைந்து மூளை வரை பயணிக்கலாம். இது பெருமூளை எம்போலிசம் அல்லது எம்போலிக் ஸ்ட்ரோக் என்று அழைக்கப்படுகிறது.
தமனிகளை அடைக்கக்கூடிய பிளேக் எனப்படும் ஒட்டும் பொருளால் இஸ்கிமிக் பக்கவாதம் ஏற்படலாம்.
மூளையின் ஒரு பகுதியிலுள்ள இரத்த நாளம் பலவீனமடைந்து வெடிக்கும்போது ஒரு ரத்தக்கசிவு பக்கவாதம் ஏற்படுகிறது. இதனால் மூளைக்குள் ரத்தம் கசியும். சிலருக்கு மூளையின் இரத்த நாளங்களில் குறைபாடுகள் இருப்பதால் இது அதிக வாய்ப்புள்ளது. இந்த குறைபாடுகள் பின்வருமாறு:
- அனூரிஸ்ம் (இரத்த நாளத்தின் சுவரில் பலவீனமான பகுதி, இதனால் இரத்த நாளங்கள் வீக்கம் அல்லது பலூன் வெளியேறும்)
- தமனி சார்ந்த குறைபாடு (ஏ.வி.எம்; தமனிகள் மற்றும் நரம்புகளுக்கு இடையில் அசாதாரண இணைப்பு)
- பெருமூளை அமிலாய்டு ஆஞ்சியோபதி (CAA; அமிலாய்ட் எனப்படும் புரதங்கள் மூளையில் உள்ள தமனிகளின் சுவர்களில் கட்டமைக்கப்படுகின்றன)
யாராவது வார்ஃபரின் (கூமடின்) போன்ற இரத்தத்தை மெல்லியதாக எடுத்துக் கொள்ளும்போது ரத்தக்கசிவு பக்கவாதம் ஏற்படலாம். மிக அதிக இரத்த அழுத்தம் இரத்த நாளங்கள் வெடிக்கக்கூடும், இது ரத்தக்கசிவு பக்கவாதத்திற்கு வழிவகுக்கும்.
ஒரு இஸ்கிமிக் பக்கவாதம் இரத்தப்போக்கை உருவாக்கி, ரத்தக்கசிவு பக்கவாதமாக மாறும்.
பக்கவாதம் ஏற்படுவதற்கான முக்கிய ஆபத்து காரணி உயர் இரத்த அழுத்தம். பிற முக்கிய ஆபத்து காரணிகள்:
- ஒழுங்கற்ற இதய துடிப்பு, ஏட்ரியல் ஃபைப்ரிலேஷன் என்று அழைக்கப்படுகிறது
- நீரிழிவு நோய்
- பக்கவாதத்தின் குடும்ப வரலாறு
- ஆணாக இருப்பது
- அதிக கொழுப்புச்ச்த்து
- அதிகரிக்கும் வயது, குறிப்பாக 55 வயதிற்குப் பிறகு
- இனவழிப்பு (ஆப்பிரிக்க அமெரிக்கர்கள் பக்கவாதத்தால் இறப்பதற்கான வாய்ப்புகள் அதிகம்)
- உடல் பருமன்
- முந்தைய பக்கவாதம் அல்லது நிலையற்ற இஸ்கிமிக் தாக்குதலின் வரலாறு (மூளையின் ஒரு பகுதிக்கு இரத்த ஓட்டம் ஒரு குறுகிய காலத்திற்கு நிறுத்தப்படும் போது ஏற்படுகிறது)
பக்கவாதம் ஏற்படும் அபாயமும் இதில் அதிகம்:
- குறுகிய தமனிகளால் இதய நோய்கள் அல்லது கால்களில் மோசமான இரத்த ஓட்டம் உள்ளவர்கள்
- ஆரோக்கியமற்ற வாழ்க்கை முறை பழக்கவழக்கங்களான புகைபிடித்தல், அதிகப்படியான ஆல்கஹால், பொழுதுபோக்கு மருந்துகள், அதிக கொழுப்பு நிறைந்த உணவு மற்றும் உடற்பயிற்சியின்மை போன்றவற்றைப் பயன்படுத்துபவர்கள்
- பிறப்பு கட்டுப்பாட்டு மாத்திரைகளை எடுத்துக் கொள்ளும் பெண்கள் (குறிப்பாக புகைபிடிப்பவர்கள் மற்றும் 35 வயதுக்கு மேற்பட்டவர்கள்)
- கர்ப்பமாக இருக்கும் பெண்களுக்கு கர்ப்பமாக இருக்கும்போது அதிக ஆபத்து உள்ளது
- ஹார்மோன் மாற்று சிகிச்சை எடுக்கும் பெண்கள்
- காப்புரிமை ஃபோரமென் ஓவல் (பி.எஃப்.ஓ), இதயத்தின் இடது மற்றும் வலது ஏட்ரியாவுக்கு (மேல் அறைகள்) இடையே ஒரு துளை
பக்கவாதத்தின் அறிகுறிகள் மூளையின் எந்த பகுதி சேதமடைகிறது என்பதைப் பொறுத்தது. சில சந்தர்ப்பங்களில், ஒரு பக்கவாதம் ஏற்பட்டது என்று ஒரு நபருக்குத் தெரியாது.
பெரும்பாலான நேரங்களில், அறிகுறிகள் திடீரென்று மற்றும் எச்சரிக்கை இல்லாமல் உருவாகின்றன. ஆனால் அறிகுறிகள் முதல் நாள் அல்லது இரண்டு நாட்களுக்கு முன்னும் பின்னும் ஏற்படலாம். பக்கவாதம் முதலில் நிகழும்போது அறிகுறிகள் பொதுவாக மிகவும் கடுமையானவை, ஆனால் அவை மெதுவாக மோசமடையக்கூடும்.
மூளையில் இரத்தப்போக்கு காரணமாக பக்கவாதம் ஏற்பட்டால் தலைவலி ஏற்படலாம். தலைவலி:
- திடீரென்று தொடங்குகிறது மற்றும் கடுமையானதாக இருக்கலாம்
- நீங்கள் தட்டையாக படுத்துக் கொள்ளும்போது மோசமாக இருக்கலாம்
- உங்களை தூக்கத்திலிருந்து எழுப்புகிறது
- நீங்கள் நிலைகளை மாற்றும்போது அல்லது வளைக்கும்போது, திணறும்போது அல்லது இருமும்போது மோசமாகிவிடும்
மற்ற அறிகுறிகள் பக்கவாதம் எவ்வளவு கடுமையானது, மூளையின் எந்த பகுதி பாதிக்கப்படுகிறது என்பதைப் பொறுத்தது. அறிகுறிகளில் பின்வருவன அடங்கும்:
- விழிப்புணர்வு மாற்றம் (தூக்கம், மயக்கம் மற்றும் கோமா உட்பட)
- கேட்டல் அல்லது சுவை மாற்றங்கள்
- தொடுதலை பாதிக்கும் மாற்றங்கள் மற்றும் வலி, அழுத்தம் அல்லது வெவ்வேறு வெப்பநிலையை உணரும் திறன்
- குழப்பம் அல்லது நினைவாற்றல் இழப்பு
- விழுங்குவதில் சிக்கல்கள்
- எழுதுவதில் அல்லது படிப்பதில் சிக்கல்
- தலைச்சுற்றல் அல்லது இயக்கத்தின் அசாதாரண உணர்வு (வெர்டிகோ)
- பார்வை குறைதல், இரட்டை பார்வை அல்லது பார்வை இழப்பு போன்ற கண்பார்வை பிரச்சினைகள்
- சிறுநீர்ப்பை அல்லது குடல் மீது கட்டுப்பாடு இல்லாதது
- சமநிலை அல்லது ஒருங்கிணைப்பு இழப்பு, அல்லது நடப்பதில் சிக்கல்
- முகம், கை அல்லது காலில் தசை பலவீனம் (பொதுவாக ஒரு பக்கத்தில்)
- உடலின் ஒரு பக்கத்தில் உணர்வின்மை அல்லது கூச்ச உணர்வு
- ஆளுமை, மனநிலை அல்லது உணர்ச்சி மாற்றங்கள்
- பேசும் மற்றவர்களைப் பேசுவதில் அல்லது புரிந்துகொள்வதில் சிக்கல்
மருத்துவர் இதற்கு உடல் பரிசோதனை செய்வார்:
- பார்வை, இயக்கம், உணர்வு, அனிச்சை, புரிதல் மற்றும் பேசுவதில் உள்ள சிக்கல்களைச் சரிபார்க்கவும். உங்கள் பக்கவாதம் மோசமடைகிறதா அல்லது மேம்படுகிறதா என்பதைப் பார்க்க உங்கள் மருத்துவர் மற்றும் செவிலியர்கள் காலப்போக்கில் இந்த தேர்வை மீண்டும் செய்வார்கள்.
- அசாதாரண ரத்த ஓட்டத்தால் ஏற்படும் ப்ரூட் என்று அழைக்கப்படும் அசாதாரண ஒலிக்கு ஸ்டெதாஸ்கோப் மூலம் கழுத்தில் உள்ள கரோடிட் தமனிகளைக் கேளுங்கள்.
- உயர் இரத்த அழுத்தத்தை சரிபார்க்கவும்.
பக்கவாதத்தின் வகை, இருப்பிடம் மற்றும் காரணத்தைக் கண்டறியவும் பிற சிக்கல்களை நிராகரிக்கவும் உங்களுக்கு பின்வரும் சோதனைகள் இருக்கலாம்:
- ஏதேனும் இரத்தப்போக்கு இருக்கிறதா என்பதை அறிய மூளையின் சி.டி ஸ்கேன்
- பக்கவாதத்தின் இருப்பிடத்தை தீர்மானிக்க மூளையின் எம்.ஆர்.ஐ.
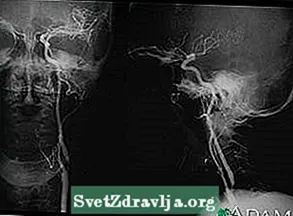
- தடுக்கப்பட்ட அல்லது இரத்தப்போக்கு உள்ள இரத்த நாளத்தைத் தேட தலையின் ஆஞ்சியோகிராம்
- உங்கள் கழுத்தில் உள்ள கரோடிட் தமனிகள் குறுகிவிட்டனவா என்பதை அறிய கரோடிட் டூப்ளக்ஸ் (அல்ட்ராசவுண்ட்)
- இதயத்திலிருந்து இரத்த உறைவு காரணமாக பக்கவாதம் ஏற்பட்டிருக்குமா என்று பார்க்க எக்கோ கார்டியோகிராம்
- மூளையில் அசாதாரண இரத்த நாளங்களை சரிபார்க்க காந்த அதிர்வு ஆஞ்சியோகிராபி (எம்ஆர்ஏ) அல்லது சிடி ஆஞ்சியோகிராபி
பிற சோதனைகள் பின்வருமாறு:
- இரத்த பரிசோதனைகள்
- வலிப்புத்தாக்கங்கள் உள்ளதா என்பதை தீர்மானிக்க எலக்ட்ரோஎன்செபலோகிராம் (EEG)
- எலக்ட்ரோ கார்டியோகிராம் (ஈ.சி.ஜி) மற்றும் இதய தாள கண்காணிப்பு
பக்கவாதம் என்பது மருத்துவ அவசரநிலை. விரைவான சிகிச்சை தேவை. 911 அல்லது உள்ளூர் அவசர எண்ணை உடனே அழைக்கவும் அல்லது பக்கவாதத்தின் முதல் அறிகுறிகளில் அவசர மருத்துவ சிகிச்சை பெறவும்.
பக்கவாதம் அறிகுறிகளைக் கொண்டவர்கள் கூடிய விரைவில் மருத்துவமனைக்குச் செல்ல வேண்டும்.
- இரத்த உறைவு காரணமாக பக்கவாதம் ஏற்பட்டால், உறைவைக் கரைக்க ஒரு உறைவு உடைக்கும் மருந்து கொடுக்கப்படலாம்.
- பயனுள்ளதாக இருக்க, அறிகுறிகள் முதலில் தொடங்கிய 3 முதல் 4 1/2 மணி நேரத்திற்குள் இந்த சிகிச்சையைத் தொடங்க வேண்டும். இந்த சிகிச்சை விரைவில் தொடங்கப்பட்டால், ஒரு நல்ல முடிவுக்கு சிறந்த வாய்ப்பு.
மருத்துவமனையில் வழங்கப்படும் பிற சிகிச்சைகள் பக்கவாதத்தின் காரணத்தைப் பொறுத்தது. இவை பின்வருவனவற்றை உள்ளடக்குகின்றன:
- ஹெபரின், வார்ஃபரின் (கூமடின்), ஆஸ்பிரின் அல்லது குளோபிடோக்ரல் (பிளாவிக்ஸ்) போன்ற இரத்த மெலிந்தவர்கள்
- உயர் இரத்த அழுத்தம், நீரிழிவு நோய் மற்றும் அதிக கொழுப்பு போன்ற ஆபத்து காரணிகளைக் கட்டுப்படுத்தும் மருந்து
- அறிகுறிகளை அகற்ற அல்லது அதிக பக்கவாதம் ஏற்படுவதற்கான சிறப்பு நடைமுறைகள் அல்லது அறுவை சிகிச்சை
- ஊட்டச்சத்துக்கள் மற்றும் திரவங்கள்
உடல் சிகிச்சை, தொழில் சிகிச்சை, பேச்சு சிகிச்சை, மற்றும் விழுங்கும் சிகிச்சை அனைத்தும் மருத்துவமனையில் தொடங்கும். நபருக்கு கடுமையான விழுங்குதல் பிரச்சினைகள் இருந்தால், வயிற்றில் ஒரு உணவுக் குழாய் (காஸ்ட்ரோஸ்டமி குழாய்) தேவைப்படும்.
பக்கவாதத்திற்குப் பிறகு சிகிச்சையின் குறிக்கோள், முடிந்தவரை செயல்பாட்டை மீட்டெடுப்பதற்கும் எதிர்கால பக்கவாதங்களைத் தடுப்பதற்கும் உதவும்.
நீங்கள் மருத்துவமனையில் அல்லது மறுவாழ்வு மையத்தில் இருக்கும்போது உங்கள் பக்கவாதத்திலிருந்து மீட்பு தொடங்கும். நீங்கள் மருத்துவமனை அல்லது மையத்திலிருந்து வீட்டிற்குச் செல்லும்போது இது தொடரும். நீங்கள் வீட்டிற்குச் சென்றபின் உங்கள் உடல்நலப் பாதுகாப்பு வழங்குநரைப் பின்தொடர மறக்காதீர்கள்.
அமெரிக்க ஸ்ட்ரோக் அசோசியேஷன் - www.stroke.org/en/help-and-support இலிருந்து ஆதரவும் வளங்களும் கிடைக்கின்றன.
ஒரு பக்கவாதத்திற்குப் பிறகு ஒரு நபர் எவ்வளவு சிறப்பாகச் செயல்படுகிறார் என்பதைப் பொறுத்தது:
- பக்கவாதம் வகை
- மூளை திசு எவ்வளவு சேதமடைகிறது
- என்ன உடல் செயல்பாடுகள் பாதிக்கப்பட்டுள்ளன
- எவ்வளவு விரைவாக சிகிச்சை அளிக்கப்படுகிறது
பக்கவாதம் ஏற்பட்ட சில வாரங்கள் முதல் மாதங்கள் வரை நகரும், சிந்திக்கும் மற்றும் பேசும் சிக்கல்கள் பெரும்பாலும் மேம்படும்.
பக்கவாதம் ஏற்பட்ட பலருக்கு பக்கவாதம் ஏற்பட்ட சில மாதங்களில் அல்லது ஆண்டுகளில் மேம்படும்.
பக்கவாதம் உள்ளவர்களில் பாதிக்கும் மேற்பட்டவர்கள் வீட்டில் செயல்படவும் வாழவும் முடிகிறது. மற்றவர்கள் தங்களை கவனித்துக் கொள்ள முடியாது.
உறைவு உடைக்கும் மருந்துகளுடன் சிகிச்சை வெற்றிகரமாக இருந்தால், பக்கவாதத்தின் அறிகுறிகள் நீங்கக்கூடும். இருப்பினும், மக்கள் பெரும்பாலும் இந்த மருந்துகளைப் பெறும் அளவுக்கு விரைவில் மருத்துவமனைக்கு வருவதில்லை, அல்லது உடல்நிலை காரணமாக இந்த மருந்துகளை அவர்களால் எடுக்க முடியாது.
மூளையில் இரத்தப்போக்கு (ரத்தக்கசிவு பக்கவாதம்) ஏற்படுவதைக் காட்டிலும் இரத்த உறைவு (இஸ்கிமிக் ஸ்ட்ரோக்) இருந்து பக்கவாதம் உள்ளவர்களுக்கு உயிர்வாழ சிறந்த வாய்ப்பு உள்ளது.
முதல் பக்கவாதம் ஏற்பட்ட வாரங்கள் அல்லது மாதங்களில் இரண்டாவது பக்கவாதம் ஏற்படும் ஆபத்து மிக அதிகம். இந்த காலகட்டத்திற்குப் பிறகு ஆபத்து குறையத் தொடங்குகிறது.
பக்கவாதம் என்பது ஒரு மருத்துவ அவசரநிலை, இப்போதே சிகிச்சை பெற வேண்டும். F.A.S.T. பக்கவாதத்தின் அறிகுறிகளை நினைவில் கொள்வதற்கான ஒரு எளிய வழி மற்றும் பக்கவாதம் ஏற்பட்டதாக நீங்கள் நினைத்தால் என்ன செய்வது. எடுக்க வேண்டிய மிக முக்கியமான நடவடிக்கை, அவசர உதவிக்கு 911 அல்லது உள்ளூர் அவசர எண்ணை உடனே அழைப்பது.
F.A.S.T. குறிக்கிறது:
- முகம். அந்த நபரை சிரிக்கச் சொல்லுங்கள். முகத்தின் ஒரு பக்கம் வீழ்ச்சியடைகிறதா என்று சோதிக்கவும்.
- ARMS. இரு கைகளையும் உயர்த்த நபரிடம் கேளுங்கள். ஒரு கை கீழ்நோக்கி நகர்கிறதா என்று பாருங்கள்.
- ஸ்பீச். ஒரு எளிய வாக்கியத்தை மீண்டும் செய்ய நபரிடம் கேளுங்கள். சொற்கள் மந்தமாக இருக்கிறதா, வாக்கியம் சரியாக மீண்டும் மீண்டும் செய்யப்பட்டுள்ளதா என சரிபார்க்கவும்.
- நேரம். ஒரு நபர் இந்த அறிகுறிகளில் ஏதேனும் ஒன்றைக் காட்டினால், நேரம் அவசியம். கூடிய விரைவில் மருத்துவமனைக்குச் செல்வது முக்கியம். 911 அல்லது உள்ளூர் அவசர எண்ணை அழைக்கவும். செயல் F.A.S.T.
உங்கள் பக்கவாதம் ஆபத்து காரணிகளைக் குறைப்பது பக்கவாதம் ஏற்படுவதற்கான வாய்ப்பைக் குறைக்கிறது.
பெருமூளை நோய்; சி.வி.ஏ; பெருமூளைச் சிதைவு; மூளை ரத்தக்கசிவு; இஸ்கிமிக் பக்கவாதம்; பக்கவாதம் - இஸ்கிமிக்; பெருமூளை விபத்து; பக்கவாதம் - இரத்தக்கசிவு; கரோடிட் தமனி - பக்கவாதம்
- ஆஞ்சியோபிளாஸ்டி மற்றும் ஸ்டென்ட் வேலை வாய்ப்பு - கரோடிட் தமனி - வெளியேற்றம்
- உங்களுக்கு இதய நோய் இருக்கும்போது சுறுசுறுப்பாக இருப்பது
- மூளை அனீரிஸ் பழுது - வெளியேற்றம்
- வெண்ணெய், வெண்ணெயை மற்றும் சமையல் எண்ணெய்கள்
- தசை இடைவெளி அல்லது பிடிப்புகளை கவனித்தல்
- கரோடிட் தமனி அறுவை சிகிச்சை - வெளியேற்றம்
- அஃபாசியாவுடன் ஒருவருடன் தொடர்புகொள்வது
- டைசர்த்ரியா கொண்ட ஒருவருடன் தொடர்புகொள்வது
- மலச்சிக்கல் - சுய பாதுகாப்பு
- முதுமை மற்றும் வாகனம் ஓட்டுதல்
- முதுமை - நடத்தை மற்றும் தூக்க பிரச்சினைகள்
- முதுமை - தினசரி பராமரிப்பு
- முதுமை - வீட்டில் பாதுகாப்பாக வைத்திருத்தல்
- முதுமை - உங்கள் மருத்துவரிடம் என்ன கேட்க வேண்டும்
- நோய்வாய்ப்பட்டபோது கூடுதல் கலோரிகளை சாப்பிடுவது - பெரியவர்கள்
- தலைவலி - உங்கள் மருத்துவரிடம் என்ன கேட்க வேண்டும்
- உயர் இரத்த அழுத்தம் - உங்கள் மருத்துவரிடம் என்ன கேட்க வேண்டும்
- நீர்வீழ்ச்சியைத் தடுக்கும்
- பக்கவாதம் - வெளியேற்றம்
- விழுங்கும் பிரச்சினைகள்
 மூளை
மூளை கரோடிட் ஸ்டெனோசிஸ் - இடது தமனியின் எக்ஸ்ரே
கரோடிட் ஸ்டெனோசிஸ் - இடது தமனியின் எக்ஸ்ரே கரோடிட் ஸ்டெனோசிஸ் - வலது தமனியின் எக்ஸ்ரே
கரோடிட் ஸ்டெனோசிஸ் - வலது தமனியின் எக்ஸ்ரே பக்கவாதம்
பக்கவாதம் மூளை அமைப்பு செயல்பாடு
மூளை அமைப்பு செயல்பாடு செரிபெலம் - செயல்பாடு
செரிபெலம் - செயல்பாடு வில்லிஸின் வட்டம்
வில்லிஸின் வட்டம் இடது பெருமூளை அரைக்கோளம் - செயல்பாடு
இடது பெருமூளை அரைக்கோளம் - செயல்பாடு வலது பெருமூளை அரைக்கோளம் - செயல்பாடு
வலது பெருமூளை அரைக்கோளம் - செயல்பாடு எண்டார்டெரெக்டோமி
எண்டார்டெரெக்டோமி தமனிகளில் பிளேக் கட்டமைத்தல்
தமனிகளில் பிளேக் கட்டமைத்தல் பக்கவாதம் - தொடர்
பக்கவாதம் - தொடர் கரோடிட் பிரித்தல்
கரோடிட் பிரித்தல்
பில்லர் ஜே, ருலண்ட் எஸ், ஷ்னெக் எம்.ஜே. இஸ்கிமிக் செரிப்ரோவாஸ்குலர் நோய். டாரோஃப் ஆர்.பி., ஜான்கோவிக் ஜே, மஸ்ஸியோட்டா ஜே.சி, பொமரோய் எஸ்.எல்., பதிப்புகள். மருத்துவ பயிற்சியில் பிராட்லியின் நரம்பியல். 7 வது பதிப்பு. பிலடெல்பியா, பி.ஏ: எல்சேவியர்; 2016: அத்தியாயம் 65.
குரோக்கோ டி.ஜே., மியூரர் டபிள்யூ.ஜே. பக்கவாதம். இல்: வால்ஸ் ஆர்.எம்., ஹாக்பெர்கர் ஆர்.எஸ்., க aus ஷே-ஹில் எம், பதிப்புகள். ரோசனின் அவசர மருத்துவம்: கருத்துகள் மற்றும் மருத்துவ பயிற்சி. 9 வது பதிப்பு. பிலடெல்பியா, பி.ஏ: எல்சேவியர்; 2018: அத்தியாயம் 91.
ஜனவரி சி.டி, வான் எல்.எஸ், ஆல்பர்ட் ஜே.எஸ், மற்றும் பலர். ஏட்ரியல் ஃபைப்ரிலேஷன் நோயாளிகளை நிர்வகிப்பதற்கான 2014 AHA / ACC / HRS வழிகாட்டுதல்: நிர்வாகச் சுருக்கம்: நடைமுறை வழிகாட்டுதல்கள் மற்றும் ஹார்ட் ரிதம் சொசைட்டி குறித்த அமெரிக்கன் கார்டியாலஜி கல்லூரி / அமெரிக்கன் ஹார்ட் அசோசியேஷன் பணிக்குழுவின் அறிக்கை. சுழற்சி. 2014; 130 (23): 2071-2104. பிஎம்ஐடி: 24682348 pubmed.ncbi.nlm.nih.gov/24682348/.
ஜனவரி சி.டி, வான் எல்.எஸ், கால்கின்ஸ் எச், மற்றும் பலர். ஏட்ரியல் ஃபைப்ரிலேஷன் நோயாளிகளை நிர்வகிப்பதற்கான 2014 AHA / ACC / HRS வழிகாட்டுதலின் 2019 AHA / ACC / HRS கவனம் செலுத்தப்பட்டது: நடைமுறை வழிகாட்டுதல்கள் மற்றும் ஹார்ட் ரிதம் சொசைட்டி குறித்த அமெரிக்கன் கார்டியாலஜி கல்லூரி / அமெரிக்கன் ஹார்ட் அசோசியேஷன் பணிக்குழுவின் அறிக்கை. ஜே ஏ.எம் கோல் கார்டியோல். 2019; 74 (1): 104-132. பிஎம்ஐடி: 30703431 pubmed.ncbi.nlm.nih.gov/30703431/.
மெஷியா ஜே.எஃப், புஷ்னெல் சி, போடன்-அல்பாலா பி, மற்றும் பலர். பக்கவாதத்தைத் தடுப்பதற்கான வழிகாட்டுதல்கள்: அமெரிக்கன் ஹார்ட் அசோசியேஷன் / அமெரிக்கன் ஸ்ட்ரோக் அசோசியேஷனின் சுகாதார நிபுணர்களுக்கான அறிக்கை. பக்கவாதம். 2014; 45 (12): 3754-3832. பிஎம்ஐடி: 25355838 www.ncbi.nlm.nih.gov/pubmed/25355838.
அதிகாரங்கள் WJ, ராபின்ஸ்டீன் ஏஏ, அக்கர்சன் டி, மற்றும் பலர்; அமெரிக்கன் ஹார்ட் அசோசியேஷன் ஸ்ட்ரோக் கவுன்சில். கடுமையான இஸ்கிமிக் பக்கவாதம் கொண்ட நோயாளிகளின் ஆரம்ப நிர்வாகத்திற்கான 2018 வழிகாட்டுதல்கள்: அமெரிக்கன் ஹார்ட் அசோசியேஷன் / அமெரிக்கன் ஸ்ட்ரோக் அசோசியேஷனின் சுகாதார நிபுணர்களுக்கான வழிகாட்டுதல். பக்கவாதம். 2018; 49 (3): e46-e110. பிஎம்ஐடி: 29367334 pubmed.ncbi.nlm.nih.gov/29367334/.
ரீகல் பி, மோஸர் டி.கே, பக் எச்.ஜி, மற்றும் பலர்; இருதய மற்றும் பக்கவாதம் நர்சிங் குறித்த அமெரிக்க ஹார்ட் அசோசியேஷன் கவுன்சில்; புற வாஸ்குலர் நோய் பற்றிய சபை; மற்றும் பராமரிப்பு மற்றும் விளைவுகளின் ஆராய்ச்சிக்கான தரம் பற்றிய கவுன்சில். இருதய நோய் மற்றும் பக்கவாதம் தடுப்பு மற்றும் மேலாண்மைக்கான சுய பாதுகாப்பு: அமெரிக்கன் ஹார்ட் அசோசியேஷனின் சுகாதார நிபுணர்களுக்கான அறிவியல் அறிக்கை. ஜே அம் ஹார்ட் அசோக். 2017; 6 (9). pii: e006997. பிஎம்ஐடி: 28860232 pubmed.ncbi.nlm.nih.gov/28860232/.
வெய்ன் டி, லிண்ட்சே எம்.பி., கோட்டா ஆர், மற்றும் பலர். கனடிய பக்கவாதம் சிறந்த நடைமுறை பரிந்துரைகள்: பக்கவாதத்தைத் தடுப்பது, ஆறாவது பதிப்பு நடைமுறை வழிகாட்டுதல்கள், புதுப்பிப்பு 2017. இன்ட் ஜே ஸ்ட்ரோக். 2018; 13 (4): 420-443. PMID: 29171361pubmed.ncbi.nlm.nih.gov/29171361/.
வீல்டன் பி.கே., கேரி ஆர்.எம்., அரோனோ டபிள்யூ.எஸ்., மற்றும் பலர். பெரியவர்களில் உயர் இரத்த அழுத்தத்தைத் தடுப்பது, கண்டறிதல், மதிப்பீடு செய்தல் மற்றும் நிர்வகிப்பதற்கான 2017 ACC / AHA / AAPA / ABC / ACPM / AGS / APHA / ASH / ASPC / NMA / PCNA வழிகாட்டுதல்: அமெரிக்கன் இருதயவியல் கல்லூரி / அமெரிக்கன் கல்லூரி மருத்துவ பயிற்சி வழிகாட்டுதல்களில் இதய சங்கம் பணிக்குழு. ஜே ஆம் கோல் கார்டியோல். 2018; 71 (19): இ 127-இ 248. PMID: 29146535 pubmed.ncbi.nlm.nih.gov/29146535/.
வில்சன் பி.டபிள்யூ.எஃப், போலன்ஸ்கி டி.எஸ்., மீடெமா எம்.டி., கெரா ஏ, கோசின்ஸ்கி ஏ.எஸ்., குவின் ஜே.டி. இரத்தக் கொழுப்பை நிர்வகிப்பது குறித்த 2018 AHA / ACC / AACVPR / AAPA / ABC / ACPM / ADA / AGS / APHA / ASPC / NLA / PCNA வழிகாட்டுதலுக்கான முறையான ஆய்வு: அமெரிக்கன் கார்டியாலஜி கல்லூரி / அமெரிக்கன் ஹார்ட் அசோசியேஷன் பணிக்குழுவின் துறை மருத்துவ பயிற்சி வழிகாட்டுதல்கள் [வெளியிடப்பட்ட திருத்தம் ஜே ஆம் கோல் கார்டியோலில் தோன்றும். 2019 ஜூன் 25; 73 (24): 3242]. ஜே ஆம் கோல் கார்டியோல். 2019; 73 (24): 3210-3227. பிஎம்ஐடி: 30423394 pubmed.ncbi.nlm.nih.gov/30423394/.
வின்ஸ்டீன் சி.ஜே., ஸ்டீன் ஜே, அரினா ஆர், மற்றும் பலர். வயதுவந்த பக்கவாதம் மறுவாழ்வு மற்றும் மீட்புக்கான வழிகாட்டுதல்கள்: அமெரிக்கன் ஹார்ட் அசோசியேஷன் / அமெரிக்கன் ஸ்ட்ரோக் அசோசியேஷனின் சுகாதார நிபுணர்களுக்கான வழிகாட்டுதல். பக்கவாதம். 2016; 47 (6): இ 98-இ .169. பிஎம்ஐடி: 27145936 pubmed.ncbi.nlm.nih.gov/27145936/.