பெரிட்டோனியல் புற்றுநோய்: நீங்கள் தெரிந்து கொள்ள வேண்டியது
உள்ளடக்கம்
- முதன்மை எதிராக இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய்
- முதன்மை
- இரண்டாம் நிலை
- பெரிட்டோனியல் புற்றுநோயின் அறிகுறிகள்
- பெரிட்டோனியல் புற்றுநோயின் நிலைகள்
- முதன்மை பெரிட்டோனியல் புற்றுநோய்
- இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய்
- பெரிட்டோனியல் புற்றுநோய் காரணங்கள் மற்றும் ஆபத்து காரணிகள்
- பெரிட்டோனியல் புற்றுநோய் எவ்வாறு கண்டறியப்படுகிறது
- நோயறிதலில் பெரிட்டோனியல் புற்றுநோய்க்கும் கருப்பை புற்றுநோய்க்கும் உள்ள வித்தியாசத்தை எப்படிச் சொல்வது
- பெரிட்டோனியல் புற்றுநோய்க்கு சிகிச்சையளித்தல்
- அறுவை சிகிச்சை
- கீமோதெரபி
- இலக்கு சிகிச்சை
- கண்ணோட்டம் என்ன?
- உயிர்வாழும் விகிதங்கள்
- முதன்மை பெரிட்டோனியல் புற்றுநோய்
- இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய்
- ஆதரவைத் தேடுங்கள்
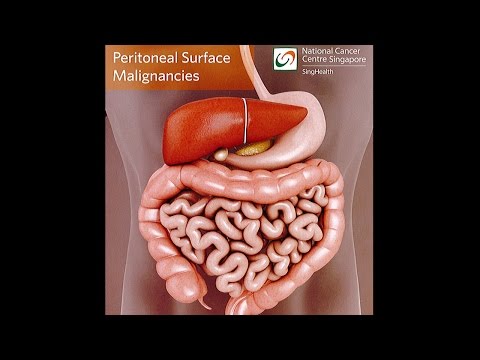
பெரிட்டோனியல் புற்றுநோய் என்பது அரிய புற்றுநோயாகும், இது அடிவயிற்றின் உட்புற சுவரை வரிசைப்படுத்தும் எபிடெலியல் செல்களின் மெல்லிய அடுக்கில் உருவாகிறது. இந்த புறணி பெரிட்டோனியம் என்று அழைக்கப்படுகிறது.
பெரிட்டோனியம் உங்கள் அடிவயிற்றில் உள்ள உறுப்புகளைப் பாதுகாக்கிறது மற்றும் உள்ளடக்கியது:
- குடல்
- சிறுநீர்ப்பை
- மலக்குடல்
- கருப்பை
பெரிட்டோனியம் ஒரு மசகு திரவத்தையும் உருவாக்குகிறது, இது உறுப்புகளை அடிவயிற்றுக்குள் எளிதாக நகர்த்த அனுமதிக்கிறது.
அதன் அறிகுறிகள் பெரும்பாலும் கண்டறியப்படாமல் இருப்பதால், பெரிட்டோனியல் புற்றுநோய் பொதுவாக தாமதமான கட்டத்தில் கண்டறியப்படுகிறது.
பெரிட்டோனியல் புற்றுநோயின் ஒவ்வொரு வழக்குகளும் வேறுபட்டவை. சிகிச்சையும் கண்ணோட்டமும் தனித்தனியாக வேறுபடுகின்றன. கடந்த தசாப்தங்களில் உருவாக்கப்பட்ட புதிய சிகிச்சைகள் உயிர்வாழும் விகிதங்களை மேம்படுத்தியுள்ளன.
முதன்மை எதிராக இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய்
முதன்மை மற்றும் இரண்டாம் நிலை பெயர்கள் புற்றுநோய் தொடங்கிய இடத்தைக் குறிக்கின்றன. பெயர்கள் புற்றுநோய் எவ்வளவு தீவிரமானது என்பதற்கான அளவீடு அல்ல.
முதன்மை
முதன்மை பெரிட்டோனியல் புற்றுநோய் பெரிட்டோனியத்தில் தொடங்குகிறது மற்றும் உருவாகிறது. இது பொதுவாக பெண்களை மட்டுமே பாதிக்கிறது மற்றும் ஆண்களை மிகவும் அரிதாகவே பாதிக்கிறது.
முதன்மை பெரிட்டோனியல் புற்றுநோய் எபிடெலியல் கருப்பை புற்றுநோயுடன் நெருக்கமாக தொடர்புடையது. இருவரும் ஒரே மாதிரியாக நடத்தப்படுகிறார்கள், இதேபோன்ற கண்ணோட்டத்தைக் கொண்டுள்ளனர்.
முதன்மை பெரிட்டோனியல் புற்றுநோயின் ஒரு அரிய வகை பெரிடோனியல் வீரியம் மிக்க மெசோதெலியோமா ஆகும்.
இரண்டாம் நிலை
இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய் பொதுவாக அடிவயிற்றில் உள்ள மற்றொரு உறுப்புகளில் தொடங்கி பின்னர் பெரிட்டோனியத்திற்கு பரவுகிறது (மெட்டாஸ்டாஸைஸ்).
இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய் தொடங்கலாம்:
- கருப்பைகள்
- ஃபலோபியன் குழாய்கள்
- சிறுநீர்ப்பை
- வயிறு
- சிறிய குடல்
- பெருங்குடல்
- மலக்குடல்
- பின் இணைப்பு
இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய் ஆண்கள் மற்றும் பெண்கள் இருவரையும் பாதிக்கும். முதன்மை பெரிட்டோனியல் புற்றுநோயை விட இது மிகவும் பொதுவானது.
பெருங்குடல் புற்றுநோயால் பாதிக்கப்பட்டவர்களில் 15 முதல் 20 சதவீதம் பேர் பெரிட்டோனியத்தில் மெட்டாஸ்டேஸ்களை உருவாக்கும் என்று மருத்துவர்கள் மதிப்பிடுகின்றனர். வயிற்று புற்றுநோயால் பாதிக்கப்பட்டவர்களில் சுமார் 10 முதல் 15 சதவீதம் பேர் பெரிட்டோனியத்தில் மெட்டாஸ்டேஸ்களை உருவாக்கும்.
புற்றுநோய் அதன் அசல் தளத்திலிருந்து மாற்றியமைக்கும்போது, புதிய தளம் ஆரம்ப தளத்தைப் போலவே புற்றுநோய் செல்களைக் கொண்டிருக்கும்.
பெரிட்டோனியல் புற்றுநோயின் அறிகுறிகள்
பெரிட்டோனியல் புற்றுநோயின் அறிகுறிகள் புற்றுநோயின் வகை மற்றும் கட்டத்தைப் பொறுத்தது. அதன் ஆரம்ப கட்டங்களில், அறிகுறிகள் எதுவும் இல்லாமல் இருக்கலாம். சில நேரங்களில் பெரிட்டோனியல் புற்றுநோய் முன்னேறும்போது கூட அறிகுறிகள் இருக்காது.
ஆரம்ப அறிகுறிகள் தெளிவற்றதாக இருக்கலாம் மற்றும் பல நிலைமைகளால் ஏற்படக்கூடும். பெரிட்டோனியல் புற்றுநோயின் அறிகுறிகள் பின்வருமாறு:
- வயிற்று வீக்கம் அல்லது வலி
- விரிவாக்கப்பட்ட அடிவயிறு
- அடிவயிறு அல்லது இடுப்பில் அழுத்தம் உணர்வு
- நீங்கள் சாப்பிடுவதற்கு முன் முழுமை
- அஜீரணம்
- குமட்டல் அல்லது வாந்தி
- குடல் அல்லது சிறுநீர் மாற்றங்கள்
- பசியிழப்பு
- எடை இழப்பு அல்லது எடை அதிகரிப்பு
- யோனி வெளியேற்றம்
- முதுகு வலி
- சோர்வு
புற்றுநோய் முன்னேறும்போது, அடிவயிற்று குழியில் (ஆஸைட்டுகள்) ஒரு நீர் திரவம் சேரக்கூடும், இது ஏற்படலாம்:
- குமட்டல் அல்லது வாந்தி
- மூச்சு திணறல்
- வயிற்று வலி
- சோர்வு
தாமதமான நிலை பெரிட்டோனியல் புற்றுநோயின் அறிகுறிகள் பின்வருமாறு:
- முழுமையான குடல் அல்லது சிறுநீர் அடைப்பு
- வயிற்று வலி
- சாப்பிட அல்லது குடிக்க இயலாமை
- வாந்தி
பெரிட்டோனியல் புற்றுநோயின் நிலைகள்
இது முதன்முதலில் கண்டறியப்பட்டபோது, பெரிட்டோனியல் புற்றுநோய் அதன் அளவு, நிலை மற்றும் அது எங்கிருந்து பரவுகிறது என்பதைப் பொறுத்து நடத்தப்படுகிறது. இது ஒரு தரத்தையும் வழங்கியுள்ளது, இது எவ்வளவு விரைவாக பரவ முடியும் என்பதை மதிப்பிடுகிறது.
முதன்மை பெரிட்டோனியல் புற்றுநோய்
முதன்மை பெரிட்டோனியல் புற்றுநோய் கருப்பை புற்றுநோய்க்கு பயன்படுத்தப்படும் அதே முறையுடன் நடத்தப்படுகிறது, ஏனெனில் புற்றுநோய்கள் ஒத்தவை. ஆனால் முதன்மை பெரிட்டோனியல் புற்றுநோய் எப்போதும் நிலை 3 அல்லது நிலை 4 என வகைப்படுத்தப்படுகிறது. கருப்பை புற்றுநோய்க்கு இரண்டு முந்தைய நிலைகள் உள்ளன.
நிலை 3 மேலும் மூன்று நிலைகளாக பிரிக்கப்பட்டுள்ளது:
- 3A. புற்றுநோய் பெரிட்டோனியத்திற்கு வெளியே நிணநீர் கணுக்களுக்கும் பரவியுள்ளது, அல்லது புற்றுநோய் செல்கள் இடுப்புக்கு வெளியே பெரிட்டோனியத்தின் மேற்பரப்பில் பரவியுள்ளன.
- 3 பி. புற்றுநோயானது இடுப்புக்கு வெளியே உள்ள பெரிட்டோனியத்திற்கு பரவியுள்ளது. பெரிட்டோனியத்தில் உள்ள புற்றுநோய் 2 சென்டிமீட்டர் (செ.மீ) அல்லது சிறியது. இது பெரிட்டோனியத்திற்கு வெளியே நிணநீர் கணுக்களுக்கும் பரவியிருக்கலாம்.
- 3 சி. புற்றுநோயானது இடுப்புக்கு வெளியே உள்ள பெரிட்டோனியத்திற்கு பரவியுள்ளது. பெரிட்டோனியத்தில் உள்ள புற்றுநோய் 2 செ.மீ க்கும் அதிகமாக உள்ளது. இது பெரிட்டோனியத்திற்கு வெளியே நிணநீர் கணுக்களுக்கு அல்லது கல்லீரல் அல்லது மண்ணீரலின் மேற்பரப்பில் பரவியிருக்கலாம்.
இல் நிலை 4, புற்றுநோய் மற்ற உறுப்புகளுக்கும் பரவியுள்ளது. இந்த நிலை மேலும் பிரிக்கப்பட்டுள்ளது:
- 4A. புற்றுநோய் செல்கள் நுரையீரலைச் சுற்றியுள்ள திரவத்தில் காணப்படுகின்றன.
- 4 பி. புற்றுநோய் வயிற்றுக்கு வெளியே உள்ள கல்லீரல், நுரையீரல் அல்லது இடுப்பு நிணநீர் போன்ற உறுப்புகள் மற்றும் திசுக்களுக்கு பரவியுள்ளது.
இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய்
முதன்மை புற்றுநோய் தளத்தின் படி இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய் நடத்தப்படுகிறது. ஒரு முதன்மை புற்றுநோய் பெரிட்டோனியம் போன்ற உடலின் மற்றொரு பகுதிக்கு பரவும்போது, இது வழக்கமாக அசல் புற்றுநோயின் 4 ஆம் கட்டமாக வகைப்படுத்தப்படுகிறது.
பெருங்குடல் புற்றுநோயால் பாதிக்கப்பட்டவர்களில் கிட்டத்தட்ட 15 சதவிகிதமும், நிலை 2 முதல் 3 வயிற்று புற்றுநோயால் பாதிக்கப்பட்டவர்களில் கிட்டத்தட்ட 40 சதவிகிதமும் பெரிட்டோனியல் ஈடுபாட்டைக் கொண்டிருப்பதாக ஒரு அறிக்கை தெரிவிக்கிறது.
பெரிட்டோனியல் புற்றுநோய் காரணங்கள் மற்றும் ஆபத்து காரணிகள்
பெரிட்டோனியல் புற்றுநோய்க்கான காரணம் அறியப்படவில்லை.
முதன்மை பெரிட்டோனியல் புற்றுநோய்க்கு, ஆபத்து காரணிகள் பின்வருமாறு:
- வயது. நீங்கள் வயதாகும்போது, உங்கள் ஆபத்து அதிகரிக்கிறது.
- மரபியல். கருப்பை அல்லது பெரிட்டோனியல் புற்றுநோயின் குடும்ப வரலாறு உங்கள் ஆபத்தை அதிகரிக்கிறது. பி.ஆர்.சி.ஏ 1 அல்லது பி.ஆர்.சி.ஏ 2 மரபணு மாற்றம் அல்லது லிஞ்ச் நோய்க்குறிக்கான மரபணுக்களில் ஒன்றை எடுத்துச் செல்வதும் உங்கள் ஆபத்தை அதிகரிக்கிறது.
- ஹார்மோன் சிகிச்சை. மாதவிடாய் நின்ற பிறகு ஹார்மோன் சிகிச்சையை மேற்கொள்வது உங்கள் ஆபத்தை சிறிது அதிகரிக்கிறது.
- எடை மற்றும் உயரம். அதிக எடை அல்லது பருமனாக இருப்பது உங்கள் ஆபத்தை அதிகரிக்கிறது. உயரமாக இருப்பவர்கள் அதிக ஆபத்தில் உள்ளனர்.
- எண்டோமெட்ரியோசிஸ். எண்டோமெட்ரியோசிஸ் உங்கள் ஆபத்தை அதிகரிக்கிறது.
தொடர்புடைய காரணிகள் குறைந்தது பெரிட்டோனியல் அல்லது கருப்பை புற்றுநோயின் ஆபத்து பின்வருமாறு:
- பிறப்பு கட்டுப்பாட்டு மாத்திரைகள் எடுத்துக்கொள்வது
- குழந்தைகளைத் தாங்குதல்
- தாய்ப்பால்
- குழாய் பிணைப்பு, ஃபலோபியன் குழாய் அகற்றுதல் அல்லது கருப்பை அகற்றுதல்
கருப்பை அகற்றுதல் பெரிட்டோனியல் புற்றுநோயின் அபாயத்தை குறைக்கிறது, ஆனால் அதை முழுமையாக அகற்றாது என்பதை நினைவில் கொள்க.
பெரிட்டோனியல் புற்றுநோய் எவ்வாறு கண்டறியப்படுகிறது
முதன்மை மற்றும் இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோயைக் கண்டறிவது ஆரம்ப கட்டங்களில் கடினம். அறிகுறிகள் தெளிவற்றவை மற்றும் பிற காரணங்களால் எளிதில் காரணமாக இருக்கலாம் என்பதே இதற்குக் காரணம்.
பெரும்பாலும் பெரிட்டோனியல் புற்றுநோய் வயிற்றில் வேறு இடங்களில் அறியப்பட்ட கட்டியை அகற்ற அறுவை சிகிச்சையின் போது மட்டுமே காணப்படுகிறது.
உங்கள் மருத்துவர் உங்களை உடல் ரீதியாக பரிசோதித்து, மருத்துவ வரலாற்றை எடுத்து, உங்கள் அறிகுறிகளைப் பற்றி கேட்பார். நோயறிதலைத் தீர்மானிக்க தொடர்ச்சியான சோதனைகளுக்கு அவர்கள் உத்தரவிடலாம்.
பெரிட்டோனியல் புற்றுநோயைக் கண்டறியப் பயன்படுத்தப்படும் சோதனைகள் பின்வருமாறு:
- இமேஜிங் சோதனைகள் அடிவயிறு மற்றும் இடுப்பு. இது ஆஸ்கைட்டுகள் அல்லது வளர்ச்சிகளைக் காட்டக்கூடும். சோதனைகளில் சி.டி ஸ்கேன், அல்ட்ராசவுண்ட் மற்றும் எம்.ஆர்.ஐ ஆகியவை அடங்கும். இருப்பினும், பெரிட்டோனியல் புற்றுநோய் CT மற்றும் MRI ஸ்கேன்களைப் பயன்படுத்துகிறது.
- பயாப்ஸி புற்றுநோய்க் கலங்களைத் தேடுவதற்கு, ஸ்கைனில் அசாதாரணமாகத் தோன்றும் ஒரு பகுதியின், ஆஸ்கைட்டுகளிலிருந்து திரவத்தை அகற்றுவது உட்பட. இதன் நன்மை தீமைகளை உங்கள் மருத்துவரிடம் கலந்துரையாடுங்கள். இந்த செயல்முறை வயிற்று சுவரை புற்றுநோய் செல்கள் மூலம் விதைக்கும் அபாயத்தையும் கொண்டுள்ளது.
- இரத்த பரிசோதனைகள் கட்டி உயிரணுக்களால் உருவாக்கப்பட்ட CA 125 போன்ற வேதியியல், பெரிட்டோனியல் புற்றுநோயில் உயர்த்தப்படக்கூடிய வேதிப்பொருட்களைத் தேடுவது. ஒரு புதிய இரத்தக் குறிப்பானது HE4 ஆகும். CA 125 ஐ விட புற்றுநோயற்ற நிலைமைகளால் உயர்த்தப்படுவது குறைவு.
- லாபரோஸ்கோபி அல்லது லேபரோடமி. இவை பெரிட்டோனியத்தை நேரடியாகப் பார்ப்பதற்கான குறைந்தபட்ச ஆக்கிரமிப்பு நுட்பங்கள். நோயறிதலில் அவை “தங்கத் தரம்” என்று கருதப்படுகின்றன.
பெரிட்டோனியல் புற்றுநோயைக் கண்டறிவதற்கான சிறந்த மற்றும் முந்தைய முறைகள் குறித்த ஆராய்ச்சி தொடர்ந்து நடைபெற்று வருகிறது.
ஒரு "திரவ பயாப்ஸி" உருவாக்க பரிந்துரைக்கப்பட்டது. இது கட்டி பயோமார்க்ஸர்களின் கலவையைத் தேடும் இரத்த பரிசோதனையைக் குறிக்கிறது. இது சிலருக்கு முந்தைய சிகிச்சையை உதவும்.
நோயறிதலில் பெரிட்டோனியல் புற்றுநோய்க்கும் கருப்பை புற்றுநோய்க்கும் உள்ள வித்தியாசத்தை எப்படிச் சொல்வது
பெரிட்டோனியல் புற்றுநோய் மேம்பட்ட எபிடெலியல் கருப்பை புற்றுநோயுடன் மிகவும் ஒத்திருக்கிறது. இரண்டும் ஒரே வகை செல்களை உள்ளடக்கியது. அவற்றை வேறுபடுத்துவதற்கான அளவுகோல்கள் உருவாக்கப்பட்டுள்ளன.
இது முதன்மை பெரிட்டோனியல் புற்றுநோயாக கருதப்படுகிறது:
- கருப்பைகள் சாதாரணமாகத் தோன்றும்
- புற்றுநோய் செல்கள் கருப்பை மேற்பரப்பில் இல்லை
- கட்டி வகை முக்கியமாக சீரியஸ் (ஒரு திரவத்தை உருவாக்குகிறது)
முதன்மை பெரிட்டோனியல் புற்றுநோயால் பாதிக்கப்பட்டவர்களின் சராசரி வயது எபிதீலியல் கருப்பை புற்றுநோயைக் காட்டிலும் பழையது என்று தெரிவிக்கப்பட்டுள்ளது.
பெரிட்டோனியல் புற்றுநோய்க்கு சிகிச்சையளித்தல்
நீங்கள் ஒரு சிகிச்சை குழுவைக் கொண்டிருக்கலாம்:
- ஒரு அறுவை சிகிச்சை நிபுணர்
- புற்றுநோயியல் நிபுணர்
- ஒரு கதிரியக்க நிபுணர்
- ஒரு நோயியல் நிபுணர்
- ஒரு காஸ்ட்ரோஎன்டாலஜிஸ்ட்
- ஒரு வலி நிபுணர்
- சிறப்பு செவிலியர்கள்
- நோய்த்தடுப்பு சிகிச்சை நிபுணர்கள்
முதன்மை பெரிட்டோனியல் புற்றுநோய்க்கான சிகிச்சையானது கருப்பை புற்றுநோயைப் போன்றது. முதன்மை மற்றும் இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய்க்கு, தனிப்பட்ட சிகிச்சையானது கட்டியின் இருப்பிடம் மற்றும் அளவு மற்றும் உங்கள் பொது ஆரோக்கியத்தைப் பொறுத்தது.
இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய்க்கான சிகிச்சையும் முதன்மை புற்றுநோயின் நிலை மற்றும் அதற்கான சிகிச்சைக்கான உங்கள் பதிலைப் பொறுத்தது.
அறுவை சிகிச்சை
அறுவை சிகிச்சை பொதுவாக முதல் படியாகும். ஒரு அறுவை சிகிச்சை நிபுணர் முடிந்தவரை புற்றுநோயை அகற்றுவார். அவை அகற்றப்படலாம்:
- உங்கள் கருப்பை (கருப்பை நீக்கம்)
- உங்கள் கருப்பைகள் மற்றும் ஃபலோபியன் குழாய்கள் (ஓஃபோரெக்டோமி)
- கருப்பைகள் (ஓமண்டம்) அருகிலுள்ள கொழுப்பு திசுக்களின் அடுக்கு
உங்கள் அறுவைசிகிச்சை மேலும் பரிசோதனைக்காக வயிற்றுப் பகுதியில் உள்ள அசாதாரண தோற்றமுடைய திசுக்களை அகற்றும்.
சைட்டோரேடக்டிவ் சர்ஜரி (சிஆர்எஸ்) என அழைக்கப்படும் அறுவை சிகிச்சை நுட்பங்களின் துல்லியமான முன்னேற்றங்கள், புற்றுநோயான திசுக்களை அகற்ற அறுவை சிகிச்சை நிபுணர்களுக்கு உதவுகின்றன. இது பெரிட்டோனியல் புற்றுநோயால் பாதிக்கப்பட்டவர்களின் பார்வையை மேம்படுத்தியுள்ளது.
கீமோதெரபி
உங்கள் மருத்துவர் அறுவை சிகிச்சைக்கு முன் கீமோதெரபியைப் பயன்படுத்தலாம். மீதமுள்ள புற்றுநோய் செல்களைக் கொல்ல அவர்கள் அறுவை சிகிச்சைக்குப் பிறகு இதைப் பயன்படுத்தலாம்.
அறுவைசிகிச்சைக்குப் பிறகு கீமோதெரபியை வழங்குவதற்கான ஒரு புதிய முறை பல சந்தர்ப்பங்களில் அதன் செயல்திறனை அதிகரித்துள்ளது.
இந்த நுட்பம் பெரிட்டோனியல் புற்றுநோய் தளத்திற்கு நேரடியாக வழங்கப்படும் கீமோதெரபியுடன் இணைந்து வெப்பத்தைப் பயன்படுத்துகிறது. இது ஹைபர்தெர்மிக் இன்ட்ராபெரிடோனியல் கீமோதெரபி (HIPEC) என அழைக்கப்படுகிறது. இது அறுவை சிகிச்சைக்குப் பிறகு நேரடியாக வழங்கப்படும் ஒரு முறை சிகிச்சையாகும்.
CRS மற்றும் HIPEC ஆகியவற்றின் கலவையானது பெரிட்டோனியல் புற்றுநோய் சிகிச்சையை "புரட்சிகரமாக்கியுள்ளது" என்று பல ஆராய்ச்சியாளர்கள் தெரிவிக்கின்றனர். ஆனால் இது இன்னும் நிலையான சிகிச்சையாக முழுமையாக ஏற்றுக்கொள்ளப்படவில்லை. கட்டுப்பாட்டு குழுக்களுடன் சீரற்ற முறையில் நோயாளி சோதனைகள் இல்லை என்பதே இதற்குக் காரணம்.
ஆராய்ச்சி நடந்து வருகிறது. அடிவயிற்றுக்கு வெளியே மற்றும் வேறு சில சூழ்நிலைகளில் மெட்டாஸ்டேஸ்கள் இருக்கும்போது HIPEC பரிந்துரைக்கப்படவில்லை.
அனைத்து கீமோதெரபியும் பக்க விளைவுகளைக் கொண்டுள்ளன. இவை என்னவாக இருக்கலாம், அவற்றை உங்கள் சிகிச்சை குழுவுடன் எவ்வாறு கையாள்வது என்பது பற்றி விவாதிக்கவும்.
இலக்கு சிகிச்சை
சில சந்தர்ப்பங்களில், இலக்கு வைக்கப்பட்ட சிகிச்சை மருந்து பயன்படுத்தப்படலாம். இந்த மருந்துகள் சாதாரண உயிரணுக்களுக்கு தீங்கு விளைவிக்காமல் புற்றுநோய் செல்களை நிறுத்துவதை நோக்கமாகக் கொண்டுள்ளன. இலக்கு வைக்கப்பட்ட சிகிச்சைகள் பின்வருவனவற்றை உள்ளடக்குகின்றன:
- மோனோக்ளோனல் ஆன்டிபாடிகள் புற்றுநோய் உயிரணு வளர்ச்சியை ஊக்குவிக்கும் உயிரணுக்களில் இலக்கு பொருட்கள். இவை கீமோதெரபி மருந்துடன் இணைக்கப்படலாம்.
- PARP (பாலி-ஏடிபி ரைபோஸ் பாலிமரேஸ்) தடுப்பான்கள் தடுப்பு டி.என்.ஏ பழுது.
- ஆஞ்சியோஜெனெசிஸ் தடுப்பான்கள் கட்டிகளில் இரத்த நாள வளர்ச்சியைத் தடுக்கும்.
முதன்மை பெரிட்டோனியல் புற்றுநோயின் சில சந்தர்ப்பங்களில் ஹார்மோன் சிகிச்சை, கதிர்வீச்சு சிகிச்சை மற்றும் நோயெதிர்ப்பு சிகிச்சை ஆகியவை பயன்படுத்தப்படலாம்.
கண்ணோட்டம் என்ன?
சிகிச்சையின் முன்னேற்றம் காரணமாக முதன்மை அல்லது இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோயால் பாதிக்கப்பட்டவர்களின் பார்வை சமீபத்திய தசாப்தங்களில் பெரிதும் மேம்பட்டுள்ளது, ஆனால் அது இன்னும் மோசமாக உள்ளது. பெரிட்டோனியல் புற்றுநோய் பொதுவாக ஒரு மேம்பட்ட கட்டத்தில் இருக்கும் வரை கண்டறியப்படுவதில்லை என்பதே இதற்குக் காரணம். மேலும், சிகிச்சையின் பின்னர் புற்றுநோய் திரும்பக்கூடும்.
அறிகுறிகளைக் குறிப்பிடுவது கடினம், ஆனால் உங்களிடம் சில பொதுவான அறிகுறிகள் இருந்தால், உங்கள் மருத்துவரைச் சரிபார்க்கவும். முந்தைய நோயறிதல் ஒரு சிறந்த முடிவுக்கு வழிவகுக்கிறது.
உயிர்வாழும் விகிதங்கள்
முதன்மை பெரிட்டோனியல் புற்றுநோய்
2019 ஆம் ஆண்டு நிலவரப்படி, அனைத்து வகையான கருப்பை, ஃபலோபியன் குழாய் மற்றும் பெரிட்டோனியல் புற்றுநோய்களைக் கொண்ட பெண்களின் ஐந்தாண்டு உயிர்வாழ்வு விகிதம் 47 சதவீதமாகும். இந்த எண்ணிக்கை 65 வயதிற்குட்பட்ட பெண்களுக்கு (60 சதவீதம்) அதிகமாகவும், 65 வயதுக்கு மேற்பட்ட பெண்களுக்கு (29 சதவீதம்) குறைவாகவும் உள்ளது.
முதன்மை பெரிட்டோனியல் புற்றுநோய்க்கான உயிர்வாழும் புள்ளிவிவரங்கள் மிகச் சிறிய ஆய்வுகளிலிருந்து வந்தவை.
எடுத்துக்காட்டாக, முதன்மை பெரிட்டோனியல் புற்றுநோயால் பாதிக்கப்பட்ட 29 பெண்களில் ஒருவர் சிகிச்சையின் பின்னர் சராசரியாக 48 மாதங்கள் உயிர்வாழும் நேரத்தை அறிவித்தார்.
1990 ஆம் ஆண்டு ஆய்வில் தெரிவிக்கப்பட்ட ஐந்தாண்டு உயிர்வாழ்வு வீதத்தை விட இது கணிசமாக சிறந்தது.
இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய்
இரண்டாம் நிலை பெரிட்டோனியல் புற்றுநோய்க்கான உயிர்வாழும் விகிதங்கள் முதன்மை புற்றுநோய் தளத்தின் நிலை மற்றும் சிகிச்சையின் வகையைப் பொறுத்தது. சி.ஆர்.எஸ் மற்றும் எச்.ஐ.பி.இ.சி ஆகியவற்றின் ஒருங்கிணைந்த சிகிச்சையானது உயிர்வாழும் விகிதங்களை மேம்படுத்துகிறது என்பதை ஒரு சிறிய எண்ணிக்கையிலான ஆய்வுகள் காட்டுகின்றன.
எடுத்துக்காட்டாக, 2013 ஆம் ஆண்டில் வெளியிடப்பட்ட ஒரு ஆய்வில், பெருங்குடல் புற்றுநோயால் பாதிக்கப்பட்ட 84 பேரை பெரிட்டோனியத்தில் பரவியுள்ளது. இது முறையான கீமோதெரபி கொண்டவர்களை CRS மற்றும் HIPEC உள்ளவர்களுடன் ஒப்பிடுகிறது.
சி.ஆர்.எஸ் மற்றும் எச்.ஐ.பி.இ.சி உடன் சிகிச்சையளிக்கப்பட்ட குழுவிற்கு 62.7 மாதங்களுடன் ஒப்பிடும்போது கீமோதெரபி குழுவின் பிழைப்பு 23.9 மாதங்கள் ஆகும்.
ஆதரவைத் தேடுங்கள்
சிகிச்சையின் மூலம் செல்லும் மற்றவர்களுடன் அல்லது அவர்களது குடும்ப உறுப்பினர்களுடன் நீங்கள் பேச விரும்பலாம்.
அமெரிக்கன் கேன்சர் சொசைட்டி ஆதரவு வரி ஒரு நாளைக்கு 24/7 800-227-2345 இல் கிடைக்கிறது. ஆதரவுக்காக ஆன்லைன் அல்லது உள்ளூர் குழுவைக் கண்டுபிடிக்க அவை உங்களுக்கு உதவலாம்.
உங்கள் சிகிச்சை குழுவினரும் வளங்களுக்கு உதவ முடியும்.

