மாரடைப்பு

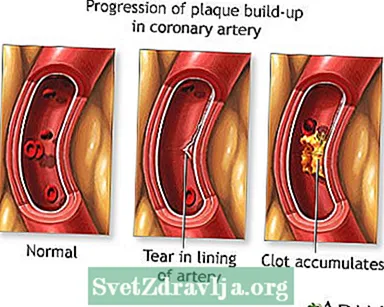
கரோனரி தமனிகளில் ஒன்றைத் தடுக்கும் இரத்த உறைவு காரணமாக பெரும்பாலான மாரடைப்பு ஏற்படுகிறது. கரோனரி தமனிகள் இதயத்திற்கும் இரத்தத்தையும் ஆக்ஸிஜனையும் கொண்டு வருகின்றன. இரத்த ஓட்டம் தடைசெய்யப்பட்டால், இதயம் ஆக்ஸிஜனால் பட்டினி கிடக்கிறது மற்றும் இதய செல்கள் இறக்கின்றன.
இதற்கான மருத்துவ சொல் மாரடைப்பு.
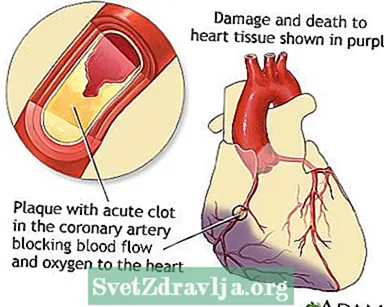
உங்கள் கரோனரி தமனிகளின் சுவர்களில் பிளேக் எனப்படும் ஒரு பொருள் உருவாகலாம். இந்த தகடு கொழுப்பு மற்றும் பிற உயிரணுக்களால் ஆனது.
மாரடைப்பு ஏற்படும்போது:
- பிளேக்கில் ஒரு இடையூறு ஏற்படுகிறது. இது இரத்த பிளேட்லெட்டுகள் மற்றும் பிற பொருள்களைத் தூண்டுகிறது, இது தளத்தில் ஒரு இரத்த உறைவை உருவாக்குகிறது, இது ஆக்ஸிஜனைச் சுமக்கும் இரத்தத்தை இதய தசையின் ஒரு பகுதிக்கு பாய்ச்சுவதைத் தடுக்கிறது. மாரடைப்புக்கு இது மிகவும் பொதுவான காரணம்.
மாரடைப்புக்கான காரணம் எப்போதும் அறியப்படவில்லை, ஆனால் நன்கு அறியப்பட்ட ஆபத்து காரணிகள் உள்ளன.
மாரடைப்பு ஏற்படலாம்:
- நீங்கள் ஓய்வெடுக்கும்போது அல்லது தூங்கும்போது
- உடல் செயல்பாடுகளில் திடீர் அதிகரிப்புக்குப் பிறகு
- குளிர்ந்த காலநிலையில் நீங்கள் வெளியே சுறுசுறுப்பாக இருக்கும்போது
- திடீரென்று, ஒரு நோய் உட்பட கடுமையான உணர்ச்சி அல்லது உடல் அழுத்தங்கள்
பல ஆபத்து காரணிகள் பிளேக் கட்டமைப்பின் வளர்ச்சிக்கும் மாரடைப்பிற்கும் வழிவகுக்கும்.
மாரடைப்பு என்பது மருத்துவ அவசரநிலை. உங்களுக்கு மாரடைப்பு அறிகுறிகள் இருந்தால், உடனே 911 அல்லது உங்கள் உள்ளூர் அவசர எண்ணை அழைக்கவும்.
- உங்களை மருத்துவமனைக்கு அழைத்துச் செல்ல முயற்சிக்காதீர்கள்.
- காத்திருக்க வேண்டாம். மாரடைப்பின் அதிகாலையில் திடீர் மரணத்திற்கு நீங்கள் அதிக ஆபத்தில் உள்ளீர்கள்.
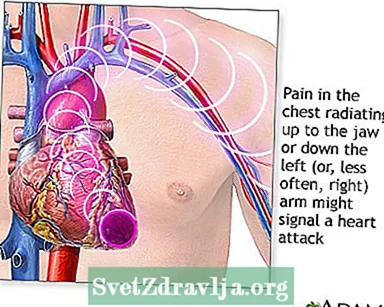
மார்பு வலி என்பது மாரடைப்பின் பொதுவான அறிகுறியாகும்.
- உங்கள் உடலின் ஒரு பகுதியில் மட்டுமே நீங்கள் வலியை உணரலாம் அல்லது
- வலி உங்கள் மார்பிலிருந்து உங்கள் கைகள், தோள்பட்டை, கழுத்து, பற்கள், தாடை, தொப்பை பகுதி அல்லது பின்புறம் நகரக்கூடும்
வலி கடுமையானதாகவோ அல்லது லேசாகவோ இருக்கலாம். இது போல் உணரலாம்:
- மார்பைச் சுற்றி ஒரு இறுக்கமான இசைக்குழு
- மோசமான அஜீரணம்
- உங்கள் மார்பில் ஏதோ கனமான உட்கார்ந்து
- அழுத்துவது அல்லது அதிக அழுத்தம்
வலி பெரும்பாலும் 20 நிமிடங்களுக்கு மேல் நீடிக்கும். ஓய்வு மற்றும் இரத்த நாளங்களை தளர்த்த ஒரு மருந்து (நைட்ரோகிளிசரின் என அழைக்கப்படுகிறது) மாரடைப்பின் வலியை முழுமையாக விடுவிக்காது. அறிகுறிகளும் நீங்கி திரும்பி வரக்கூடும்.
மாரடைப்பின் பிற அறிகுறிகள் பின்வருமாறு:
- கவலை
- இருமல்
- மயக்கம்
- லேசான தலைவலி, தலைச்சுற்றல்
- குமட்டல் மற்றும் வாந்தி
- படபடப்பு (உங்கள் இதயம் மிக வேகமாக அல்லது ஒழுங்கற்ற முறையில் துடிப்பதைப் போல உணர்கிறது)
- மூச்சு திணறல்
- வியர்வை, இது மிகவும் கனமாக இருக்கலாம்
சிலருக்கு (வயதானவர்கள், நீரிழிவு நோயாளிகள் மற்றும் பெண்கள் உட்பட) மார்பு வலி குறைவாகவோ அல்லது குறைவாகவோ இருக்கலாம். அல்லது, அவர்களுக்கு மூச்சுத் திணறல், சோர்வு, பலவீனம் போன்ற வித்தியாசமான அறிகுறிகள் இருக்கலாம். "அமைதியான மாரடைப்பு" என்பது எந்த அறிகுறிகளும் இல்லாத மாரடைப்பு ஆகும்.
ஒரு சுகாதாரப் பாதுகாப்பு வழங்குநர் உடல் பரிசோதனை செய்து ஸ்டெதாஸ்கோப்பைப் பயன்படுத்தி உங்கள் மார்பைக் கேட்பார்.
- வழங்குநர் உங்கள் நுரையீரலில் (கிராக்கிள்ஸ் என்று அழைக்கப்படும்), இதய முணுமுணுப்பு அல்லது பிற அசாதாரண ஒலிகளைக் கேட்கலாம்.
- உங்களிடம் வேகமான அல்லது சீரற்ற துடிப்பு இருக்கலாம்.
- உங்கள் இரத்த அழுத்தம் சாதாரணமாகவோ, அதிகமாகவோ அல்லது குறைவாகவோ இருக்கலாம்.
இதய பாதிப்பைக் காண உங்களுக்கு எலக்ட்ரோ கார்டியோகிராம் (ஈ.சி.ஜி) இருக்கும். பெரும்பாலும், ஈ.சி.ஜி.யில் சில மாற்றங்கள் உங்களுக்கு மாரடைப்பு இருப்பதைக் குறிக்கின்றன, இருப்பினும் ஈ.சி.ஜி மாற்றங்கள் இல்லாமல் மாரடைப்பு ஏற்படலாம்.
உங்களுக்கு இதய திசு பாதிப்பு இருந்தால் இரத்த பரிசோதனை காண்பிக்கும். இந்த சோதனை உங்களுக்கு மாரடைப்பு இருப்பதை உறுதிப்படுத்த முடியும். சோதனை பெரும்பாலும் காலப்போக்கில் மீண்டும் மீண்டும் நிகழ்கிறது.
கரோனரி ஆஞ்சியோகிராபி உடனே அல்லது பின்னர் நோயின் போது செய்யப்படலாம்.
- உங்கள் இதயத்தில் இரத்தம் எவ்வாறு பாய்கிறது என்பதைக் காண இந்த சோதனை ஒரு சிறப்பு சாயத்தையும் எக்ஸ்-கதிர்களையும் பயன்படுத்துகிறது.
- உங்களுக்கு அடுத்த சிகிச்சை என்ன தேவை என்பதை உங்கள் மருத்துவர் தீர்மானிக்க இது உதவும்.
நீங்கள் மருத்துவமனையில் இருக்கும்போது செய்யக்கூடிய உங்கள் இதயத்தைப் பார்க்க பிற சோதனைகள்:
- மன அழுத்த பரிசோதனையுடன் அல்லது உடன் எக்கோ கார்டியோகிராபி
- மன அழுத்த சோதனைக்கு உடற்பயிற்சி செய்யுங்கள்
- அணு அழுத்த சோதனை
- ஹார்ட் சி.டி ஸ்கேன் அல்லது ஹார்ட் எம்.ஆர்.ஐ.
உடனடி சிகிச்சை
- நீங்கள் ஒரு இதய மானிட்டர் வரை இணைக்கப்படுவீர்கள், எனவே உங்கள் இதயம் எவ்வளவு தவறாமல் துடிக்கிறது என்பதை சுகாதார குழு பார்க்க முடியும்.
- நீங்கள் ஆக்ஸிஜனைப் பெறுவீர்கள்.
- உங்கள் நரம்புகளில் ஒன்றில் ஒரு நரம்பு கோடு (IV) வைக்கப்படும். மருந்துகள் மற்றும் திரவங்கள் இந்த IV வழியாக செல்கின்றன.
- மார்பு வலியைக் குறைக்க உதவும் நைட்ரோகிளிசரின் மற்றும் மார்பின் ஆகியவற்றைப் பெறலாம்.
- நீங்கள் ஆஸ்பிரின் பெறலாம், அது உங்களுக்கு பாதுகாப்பாக இருக்காது. அவ்வாறான நிலையில், இரத்த உறைவைத் தடுக்கும் மற்றொரு மருந்து உங்களுக்கு வழங்கப்படும்.
- ஆபத்தான அசாதாரண இதய துடிப்பு (அரித்மியா) மருந்து அல்லது மின்சார அதிர்ச்சிகளால் சிகிச்சையளிக்கப்படலாம்.
எமர்ஜென்சி நடைமுறைகள்
ஆஞ்சியோபிளாஸ்டி என்பது இதயத்திற்கு இரத்தத்தை வழங்கும் குறுகிய அல்லது தடுக்கப்பட்ட இரத்த நாளங்களை திறப்பதற்கான ஒரு செயல்முறையாகும்.
- ஆஞ்சியோபிளாஸ்டி பெரும்பாலும் சிகிச்சையின் முதல் தேர்வாகும். நீங்கள் மருத்துவமனைக்கு வந்த 90 நிமிடங்களுக்குள் இதைச் செய்ய வேண்டும், பொதுவாக மாரடைப்பிற்கு 12 மணி நேரத்திற்குப் பிறகு இல்லை.
- ஒரு ஸ்டென்ட் என்பது ஒரு சிறிய, உலோக கண்ணி குழாய் ஆகும், இது ஒரு கரோனரி தமனிக்குள் திறக்கிறது (விரிவடைகிறது). ஒரு ஸ்டென்ட் பொதுவாக ஆஞ்சியோபிளாஸ்டிக்குப் பிறகு அல்லது போது வைக்கப்படுகிறது. இது தமனி மீண்டும் மூடுவதைத் தடுக்க உதவுகிறது.
உறைதலை உடைக்க உங்களுக்கு மருந்துகள் வழங்கப்படலாம். இது த்ரோம்போலிடிக் சிகிச்சை என்று அழைக்கப்படுகிறது. அறிகுறிகள் தோன்றிய உடனேயே இந்த மருந்துகள் வழங்கப்பட்டால் நல்லது, வழக்கமாக 12 மணி நேரத்திற்குப் பிறகு, மருத்துவமனைக்கு வந்த 30 நிமிடங்களுக்குள்.
சிலருக்கு இதயத்திற்கு இரத்தத்தை வழங்கும் குறுகலான அல்லது தடுக்கப்பட்ட இரத்த நாளங்களைத் திறக்க இதய பைபாஸ் அறுவை சிகிச்சை செய்யப்படலாம். இந்த செயல்முறை கரோனரி தமனி பைபாஸ் ஒட்டுதல் மற்றும் / அல்லது திறந்த இதய அறுவை சிகிச்சை என்றும் அழைக்கப்படுகிறது.
இதயத் தாக்குதலுக்குப் பிறகு சிகிச்சை
பல நாட்களுக்குப் பிறகு, நீங்கள் மருத்துவமனையில் இருந்து வெளியேற்றப்படுவீர்கள்.
நீங்கள் மருந்துகளை உட்கொள்ள வேண்டியிருக்கும், சில உங்கள் வாழ்நாள் முழுவதும். நீங்கள் எந்த மருந்துகளையும் எடுத்துக்கொள்வதை நிறுத்துவதற்கு அல்லது மாற்றுவதற்கு முன் எப்போதும் உங்கள் வழங்குநரிடம் பேசுங்கள். சில மருந்துகளை நிறுத்துவது ஆபத்தானது.
உங்கள் உடல்நலக் குழுவின் பராமரிப்பில் இருக்கும்போது, நீங்கள் கற்றுக்கொள்வீர்கள்:
- உங்கள் மாரடைப்புக்கு சிகிச்சையளிப்பதற்கும் அதிக மாரடைப்பைத் தடுப்பதற்கும் மருந்துகளை எவ்வாறு எடுத்துக்கொள்வது
- இதய ஆரோக்கியமான உணவை எப்படி உண்ண வேண்டும்
- சுறுசுறுப்பாக இருப்பது மற்றும் பாதுகாப்பாக உடற்பயிற்சி செய்வது எப்படி
- உங்களுக்கு மார்பு வலி இருக்கும்போது என்ன செய்வது
- புகைப்பதை எப்படி நிறுத்துவது
மாரடைப்பிற்குப் பிறகு வலுவான உணர்ச்சிகள் பொதுவானவை.
- நீங்கள் சோகமாக உணரலாம்
- நீங்கள் செய்யும் எல்லாவற்றையும் பற்றி கவனமாக இருப்பதைப் பற்றி நீங்கள் கவலைப்படலாம் மற்றும் கவலைப்படலாம்
இந்த உணர்வுகள் அனைத்தும் இயல்பானவை. அவை 2 அல்லது 3 வாரங்களுக்குப் பிறகு பெரும்பாலான மக்களுக்குப் போகின்றன.
வீட்டிற்குச் செல்ல நீங்கள் மருத்துவமனையை விட்டு வெளியேறும்போது நீங்கள் சோர்வாகவும் உணரலாம்.
மாரடைப்பு ஏற்பட்ட பெரும்பாலான மக்கள் இருதய மறுவாழ்வு திட்டத்தில் பங்கேற்கின்றனர்.
இதய நோய் உள்ளவர்களுக்கு ஆதரவு குழுக்களில் பங்கேற்பதன் மூலம் பலர் பயனடைகிறார்கள்.
மாரடைப்பிற்குப் பிறகு, உங்களுக்கு மற்றொரு மாரடைப்பு ஏற்பட அதிக வாய்ப்பு உள்ளது.
மாரடைப்பிற்குப் பிறகு நீங்கள் எவ்வளவு சிறப்பாகச் செய்கிறீர்கள் என்பது போன்ற பல காரணிகளைப் பொறுத்தது:
- உங்கள் இதய தசை மற்றும் இதய வால்வுகளுக்கு ஏற்படும் சேதத்தின் அளவு
- அந்த சேதம் அமைந்துள்ள இடம்
- மாரடைப்பிற்குப் பிறகு உங்கள் மருத்துவ பராமரிப்பு
உங்கள் இதயம் இனி உங்கள் உடலுக்கு ரத்தத்தை வெளியேற்ற முடியாவிட்டால், அது பயன்படுத்தினால், நீங்கள் இதய செயலிழப்பை உருவாக்கலாம். அசாதாரண இதய தாளங்கள் ஏற்படலாம், அவை உயிருக்கு ஆபத்தானவை.
மாரடைப்பிற்குப் பிறகு பெரும்பாலான மக்கள் மெதுவாக இயல்பு நடவடிக்கைகளுக்குச் செல்லலாம். இதில் பாலியல் செயல்பாடு அடங்கும். உங்களுக்கு எவ்வளவு செயல்பாடு நல்லது என்பதைப் பற்றி உங்கள் வழங்குநரிடம் பேசுங்கள்.
மாரடைப்பு; எம்ஐ; கடுமையான எம்ஐ; எஸ்.டி - உயர்வு மாரடைப்பு; எஸ்.டி அல்லாத - உயர மாரடைப்பு; என்.எஸ்.டி.எம்.ஐ; சிஏடி - மாரடைப்பு; கரோனரி தமனி நோய் - மாரடைப்பு
- ஆஞ்சியோபிளாஸ்டி மற்றும் ஸ்டென்ட் - இதயம் - வெளியேற்றம்
- கொழுப்பு - மருந்து சிகிச்சை
- கொழுப்பு - உங்கள் மருத்துவரிடம் என்ன கேட்க வேண்டும்
- மாரடைப்பு - வெளியேற்றம்
- மாரடைப்பு - உங்கள் மருத்துவரிடம் என்ன கேட்க வேண்டும்
- இதய செயலிழப்பு - உங்கள் மருத்துவரிடம் என்ன கேட்க வேண்டும்
- உயர் இரத்த அழுத்தம் - உங்கள் மருத்துவரிடம் என்ன கேட்க வேண்டும்
- வார்ஃபரின் (கூமாடின், ஜான்டோவன்) எடுத்துக்கொள்வது - உங்கள் மருத்துவரிடம் என்ன கேட்க வேண்டும்
- வார்ஃபரின் (கூமடின்) எடுத்துக்கொள்வது
 இதயம் - நடுத்தர வழியாக பிரிவு
இதயம் - நடுத்தர வழியாக பிரிவு இதயம் - முன் பார்வை
இதயம் - முன் பார்வை கரோனரி தமனியில் பிளேக்கின் முற்போக்கான உருவாக்கம்
கரோனரி தமனியில் பிளேக்கின் முற்போக்கான உருவாக்கம் கடுமையான எம்.ஐ.
கடுமையான எம்.ஐ. மாரடைப்பு இ.சி.ஜி அலை தடங்களை இடுகையிடவும்
மாரடைப்பு இ.சி.ஜி அலை தடங்களை இடுகையிடவும் பின்புற இதய தமனிகள்
பின்புற இதய தமனிகள்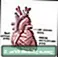 முன்புற இதய தமனிகள்
முன்புற இதய தமனிகள்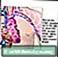 மாரடைப்பு அறிகுறிகள்
மாரடைப்பு அறிகுறிகள் தாடை வலி மற்றும் மாரடைப்பு
தாடை வலி மற்றும் மாரடைப்பு
ஆம்ஸ்டர்டாம் ஈ.ஏ., வெங்கர் என்.கே, பிரிண்டிஸ் ஆர்.ஜி, மற்றும் பலர். எஸ்.டி-உயரமற்ற கடுமையான கரோனரி நோய்க்குறி நோயாளிகளை நிர்வகிப்பதற்கான 2014 ஏ.எச்.ஏ / ஏ.சி.சி வழிகாட்டுதல்: அமெரிக்கன் கார்டியாலஜி கல்லூரி / அமெரிக்கன் ஹார்ட் அசோசியேஷன் டாஸ்க் ஃபோர்ஸ் ஆன் பிராக்டிஸ் வழிகாட்டுதல்கள். ஜே ஆம் கோல் கார்டியோல். 2014; 64 (24): இ 139-இ 228. பிஎம்ஐடி: 25260718 pubmed.ncbi.nlm.nih.gov/25260718/.
ஆர்னெட் டி.கே., புளூமென்டல் ஆர்.எஸ்., ஆல்பர்ட் எம்.ஏ., மற்றும் பலர். இருதய நோயைத் தடுப்பது குறித்த 2019 ஏ.சி.சி / ஏ.எச்.ஏ வழிகாட்டுதல்: அமெரிக்கன் கார்டியாலஜி கல்லூரி / அமெரிக்கன் ஹார்ட் அசோசியேஷன் டாஸ்க் ஃபோர்ஸ் ஆஃப் கிளினிக்கல் பிராக்டிஸ் வழிகாட்டுதல்கள். சுழற்சி. 2019; 140 (11): இ 596-இ 646. பிஎம்ஐடி: 30879355 pubmed.ncbi.nlm.nih.gov/30879355/.
போஹுலா ஈ.ஏ., மோரோ டி.ஏ. எஸ்.டி-உயர்வு மாரடைப்பு: மேலாண்மை. இல்: ஜிப்ஸ் டிபி, லிபி பி, போனோ ஆர்ஓ, மான் டிஎல், டோமசெல்லி ஜிஎஃப், பிரவுன்வால்ட் இ, பதிப்புகள். பிரவுன்வால்ட் இதய நோய்: இருதய மருத்துவத்தின் ஒரு பாடநூல். 11 வது பதிப்பு. பிலடெல்பியா, பி.ஏ: எல்சேவியர்; 2019: அத்தியாயம் 59.
கியூக்லியானோ ஆர்.பி., பிரவுன்வால்ட் ஈ. எஸ்.டி அல்லாத உயர்வு கடுமையான கரோனரி நோய்க்குறிகள். இல்: ஜிப்ஸ் டிபி, லிபி பி, போனோ ஆர்ஓ, மான் டிஎல், டோமசெல்லி ஜிஎஃப், பிரவுன்வால்ட் இ, பதிப்புகள். பிரவுன்வால்ட் இதய நோய்: இருதய மருத்துவத்தின் ஒரு பாடநூல். 11 வது பதிப்பு. பிலடெல்பியா, பி.ஏ: எல்சேவியர்; 2019: அத்தியாயம் 60.
ஓ'காரா பி.டி., குஷ்னர் எஃப்.ஜி, அஸ்கீம் டி.டி, மற்றும் பலர். எஸ்.டி-உயர்வு மாரடைப்பு நோயை நிர்வகிப்பதற்கான 2013 ஏ.சி.சி.எஃப் / ஏ.எச்.ஏ வழிகாட்டுதல்: அமெரிக்கன் கார்டியாலஜி அறக்கட்டளை கல்லூரி / அமெரிக்கன் ஹார்ட் அசோசியேஷன் டாஸ்க் ஃபோர்ஸ் ஆன் பிராக்டிஸ் வழிகாட்டுதல்கள். ஜே ஆம் கோல் கார்டியோல். 2013; 61 (4): 485-510. பிஎம்ஐடி: 23256913 pubmed.ncbi.nlm.nih.gov/23256913/.
ஸ்கிரிகா பி.எம்., லிபி பி, மோரோ டி.ஏ. எஸ்.டி-உயர்வு மாரடைப்பு: நோயியல் இயற்பியல் மற்றும் மருத்துவ பரிணாமம். இல்: ஜிப்ஸ் டிபி, லிபி பி, போனோ ஆர்ஓ, மான் டிஎல், டோமசெல்லி ஜிஎஃப், பிரவுன்வால்ட் இ, பதிப்புகள். பிரவுன்வால்ட் இதய நோய்: இருதய மருத்துவத்தின் ஒரு பாடநூல். 11 வது பதிப்பு. பிலடெல்பியா, பி.ஏ: எல்சேவியர்; 2019: அத்தியாயம் 58.
டாமிஸ்-ஹாலண்ட் ஜே.இ, ஜ்னெய்ட் எச், ரெனால்ட்ஸ் எச்.ஆர், மற்றும் பலர். தடைசெய்யும் கரோனரி தமனி நோய் இல்லாத நிலையில் மாரடைப்பு நோயாளிகளின் தற்கால நோயறிதல் மற்றும் மேலாண்மை: அமெரிக்கன் ஹார்ட் அசோசியேஷனின் அறிவியல் அறிக்கை. சுழற்சி. 2019; 139 (18): இ 891-இ 908. பிஎம்ஐடி: 30913893 pubmed.ncbi.nlm.nih.gov/30913893/.
